Wijzer aan de telefoon
INLEIDING
De NHG-TriageWijzer is een leidraad voor triage en advies voor de praktijkassistente en
de triagist op de huisartsenpost. Wanneer er triagist staat, wordt ook de praktijkassistente
bedoeld. De assistente heeft van oudsher een belangrijke functie bij de beoordeling
van telefonische hulpvragen. Mede door de ontwikkelingen op de huisartsenpost is
ook de triage in de huisartsenpraktijk geprofessionaliseerd.
Triage is het dynamische proces van bepaling van urgentie en vervolgactie. De triagist
maakt een inschatting van de urgentie bij de gepresenteerde klacht. Vervolgens bepaalt
zij welke hulpverlener de patiënt het beste kan beoordelen. In geval van de huisarts,
bekijkt zij hoe: (telefonisch) consult of huisbezoek. Bij eenvoudige klachten geeft zij
zelf voorlichting of advies. Dynamisch betekent dat de triage geldt voor dat specifieke
moment. De conditie van de patiënt kan echter veranderen, waardoor na enige tijd
opnieuw triage nodig kan zijn.
Op een huisartsenpost is de telefoon beantwoorden veel complexer dan in de huisartsenpraktijk
overdag; meestal zijn patiënt en diens achtergrond op de post niet bekend.
In de avond-, nacht- en weekenddiensten komen bovendien meer levensbedreigende
aandoeningen voor.
DENKEN IN TOESTANDSBEELDEN
Triage is denken in toestandsbeelden, niet in diagnoses. Het toestandsbeeld is de
omschrijving van de conditie van een patiënt aan de hand van klachten en symptomen
zonder te focussen op een diagnose. In spoedeisende gevallen richt de beschrijving van
klachten en symptomen zich in het bijzonder op de vitale functies en de bedreiging van
organen of ledematen. Bedreiging – ook vanuit de directe omgeving – voor vitale functies,
organen of ledematen worden meegenomen in de beoordeling van het toestandsbeeld.
Het denken in toestandsbeelden komt van de ABCDE-benadering in de urgentiegeneeskunde,
en heeft in de afgelopen decennia zijn waarde bewezen. Meer informatie in het
hoofdstuk ABCDE-Triage.
Huisartsen zijn opgeleid in diagnostisch denken. Triage betekent daarom een omschakeling
in het denken. Voor een goed overleg tussen huisarts en triagist is het noodzakelijk
dat beiden denken in toestandsbeelden en urgenties. De uitkomst van triage is dus
een urgentie, geen diagnose. Hoe snel moet de arts de patiënt zien of hoeveel tijd mag
het duren voor een dokter de patiënt beoordeelt? Het feit dat iemand bewusteloos is,
bepaalt de snelheid van inzet, maar niet de oorzaak van de bewusteloosheid. Bij een
ernstige diagnose zoals een melanoom, kan het bijvoorbeeld beter zijn rustig en gedegen
zonder haast te werk te gaan.
TRIAGEGESPREK
Een goed triagegesprek behelst meer dan het uitvragen alleen. In het triagegesprek zijn zeven facetten te onderscheiden die soms door elkaar lopen: intake (1-4), de triage met het bepalen van het vervolg (2-6), de afronding van het contact (7).
- NAW-gegevens opnemen/verifiëren.
- De ABCDE-(in)stabiliteit beoordelen.
- Reden van het contact en de hulpvraag vaststellen.
- De ingangsklacht vaststellen die de urgentie bepaalt.
- Urgentie bepalen.
- Het bepalen en organiseren van een vervolgactie.
- Resultaat afstemmen met de beller.
INTAKE
Na het verifiëren van de gegevens (waar is de patiënt nu en op welk nummer is hij te
bereiken?) is de eerste actie vaststellen of er direct levensgevaar is (ABCDE-instabiel?).
Wanneer de patiënt ABCDE-stabiel lijkt, is er tijd voor meer triage: de inventarisatie van
de klacht of het probleem. Vraagverheldering, het achterhalen van de hulpvraag, staat
voorop (Wat is precies uw vraag?). In deze fase heeft de triagist vooral een luisterende
en stimulerende rol. Zij doet dit door de patiënt op zijn gemak te stellen (Het is goed dat
u hiervoor belt.). Ook het stellen van open vragen (Wat is de reden dat u nu belt?), het
doorvragen naar de precieze aard van de klachten (Wat bedoelt u met benauwd?) en aandacht
besteden aan angst of ongerustheid (Waar maakt u zich zorgen over?) zijn goede
methoden. Vooral in de avond-, nacht- en weekenddienst spelen angst en bezorgdheid
vaak een grote rol. Door hier expliciet naar te vragen kan de triagist tot de kern doordringen
(Bijvoorbeeld: Ik ben bang dat mijn kind hersenvliesontsteking heeft.). Vragen die
meer duidelijkheid scheppen, zijn: Wat is de klacht? Wat is het probleem? Wat wilt u dat
er gebeurt? Bent u ongerust? Kortom, door de hulpvraag goed te formuleren (Is uw vraag
of u even langs kunt komen omdat u ongerust bent over de buikpijn?) stemmen patiënt
en triagist vraag en actie op elkaar af.
CHECKLIST
- Wat is er aan de hand?
- Zijn er aanwijzingen voor een levensbedreigende aandoening?
- Hoe lang bestaan de klachten, zijn er andere klachten en hoe is het verloop: zijn de klachten verergerd, hetzelfde gebleven of misschien afgenomen?
- Zijn er andere ziekten, gebruikt de patiënt medicijnen?
- Wat is de hulpvraag, wat wil de patiënt? Is hij ongerust? Wat heeft hij zelf aan de klacht gedaan?
- Wanneer een ander dan de patiënt belt: kan de patiënt zelf aan de telefoon komen? Is dat niet het geval, waarom niet?
TRIAGE
Als er geen verdenking is op ABCDE-problematiek (vitale functies in gevaar), kiest de triagist
de meest voor de hand liggende ingangsklacht. Met andere woorden, wat bepaalt de
urgentie? Dit kan soms lastig zijn, maar meestal bieden de gelinkte ingangsklachten (‘Zie
ook’) voldoende aanknopingspunten om de juiste ingangsklacht(en) te kiezen. In deze fase
van het gesprek stelt de triagist een aantal gesloten, medisch inhoudelijke vragen. Aan de
hand van de triagecriteria in de NHG-TriageWijzer schat de triagist de urgentie in waarmee
de klacht door de huisarts moet worden beoordeeld. Hoe hoger de urgentie, hoe sneller de
patiënt gezien moet worden. In de hoogste drie urgentiecategorieën (

 ) moet de
patiënt per direct worden overgedragen aan of besproken worden met de huisarts of indien
zo afgesproken, met de ambulance of SEH. Ook bij twijfel volgt overleg met de huisarts.
Vooral bij twijfel over het indelen in een hoge urgentiecategorie is dat van belang. Anders
kan de patiënt niet gezien worden binnen de streeftijd die staat voor een bepaalde urgentiecategorie.
) moet de
patiënt per direct worden overgedragen aan of besproken worden met de huisarts of indien
zo afgesproken, met de ambulance of SEH. Ook bij twijfel volgt overleg met de huisarts.
Vooral bij twijfel over het indelen in een hoge urgentiecategorie is dat van belang. Anders
kan de patiënt niet gezien worden binnen de streeftijd die staat voor een bepaalde urgentiecategorie.
VALKUILEN
Alleen gesloten vragen stellen, te snel interpreteren en adviezen geven zonder dat het
probleem en de hulpvraag helder zijn, zijn beruchte valkuilen. Een enkele keer is het
probleem snel duidelijk. Het komt echter vaker voor dat een patiënt door angst of ongerustheid
de vraag of het probleem niet helder kan verwoorden. Dit kan zich uiten in
eisend gedrag (de dokter moet komen) of juist in het tegenovergestelde (ik denk dat het
misschien niet nodig is, maar toch bel ik even). In beide gevallen is het van belang de
patiënt open te benaderen om het probleem en de hulpvraag te achterhalen.
Een andere veel voorkomende valkuil is dat de triagist de diagnose van de patiënt overneemt,
bijvoorbeeld: Ik bel omdat ik spit heb en ...
Een derde valkuil is, de patiënt niet zelf aan de telefoon vragen wanneer een ander dan
de patiënt belt. Wanneer je de patiënt zelf spreekt, geeft dat veel informatie over de
ABCDE en mate van pijn en ziek zijn.
URGENTIE
Over de snelheid waarmee de huisarts iets ‘moet’ beoordelen, bestaan nauwelijks wetenschappelijke
onderzoeksgegevens. Ervaring en gezond verstand blijven de grondslag voor het handelen.
Om tegemoet te komen aan de huidige kwaliteitseisen en als hulpmiddel bij het opstellen
van triagecriteria heeft de Nederlands Triage Standaard een nieuwe urgentieclassificatie
voor de keten acute zorg ontwikkeld. Let wel: de urgentie zegt niets over het
vervolg (huisarts, ambulance, SEH) of de plaats van handeling (consult, huisbezoek). De
urgentie geeft de snelheid aan waarmee de huisarts iets moet beoordelen.
De urgentieclassificatie kent zes urgentieklassen: 





URGENTIECLASSIFICATIE
Reanimatie
- Ten minste een vitale functie is uitgevallen (bijvoorbeeld patiënt ademt niet meer).
Meestal is de ambulance inmiddels gebeld.
Levensbedreigend

- Vitale functies zijn in gevaar. De assistente informeert de huisarts terstond. Deze onderbreekt onmiddellijk het werk en gaat naar de patiënt. Eventueel wordt de ambulancedienst tegelijkertijd gewaarschuwd. Voorbeelden zijn bewusteloosheid, en hevige benauwdheid.
Spoed

- Er bestaat een reële kans dat de toestand van de patiënt op korte termijn verslechtert. De assistente informeert de huisarts meteen. Hij ziet de patiënt zo snel mogelijk, in ieder geval binnen een uur. Voorbeelden zijn hevige buikpijn bij een jonge zwangerschap, en mictieklachten met koude rillingen.
Dringend

- Patiënten met klachten die binnen enkele uren moeten worden beoordeeld om medische of emotionele redenen. De assistente zorgt ervoor dat de patiënt binnen enkele uren contact heeft met de huisarts. Voorbeelden zijn kortademigheid met koorts en verstopte katheter.
Niet dringend

- De kans op schade op korte termijn is verwaarloosbaar. Beoordeling binnen 24 uur.
Advies

- Er is geen kans op schade op korte termijn. De assistente geeft indien aangewezen een zelfzorgadvies of maakt een niet urgente afspraak.
CONTEXT EN ALARMSIGNALEN
Behalve triagecriteria zijn er factoren die bepalen of de urgentie hoger (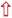 ) of lager ((
) of lager ((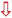 ) uitvalt. Dit noemen we de algemene triagecriteria. Ze staan ook op de omslag.
) uitvalt. Dit noemen we de algemene triagecriteria. Ze staan ook op de omslag.
ALARMSIGNALEN 
- tweede keer contact met de praktijk of huisartsenpost
- hevige pijn, angst of onrust
- snelle verslechtering van de conditie
- niet-pluisgevoel van de triagist
RISICOGROEPEN 
- hoge leeftijd
- leeftijd jonger dan drie maanden
- zwangerschap
- chronisch zieken
- verminderde weerstand, bijvoorbeeld door chemotherapie, transplantatie, ziekte van Addison, of immuunonderdrukkende medicatie.
- recente operatie of opname
- inconsistent verhaal / verhaal klopt niet
CONTEXTUELE FACTOREN 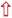
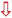
- duur van de klachten en het verloop
- andere ziekten, medicijnengebruik
- communicatieproblemen of onduidelijke hulpvraag
- geen mantelzorg
- ernstige ongerustheid
Als het verhaal onduidelijk of onsamenhangend is, kan het nodig zijn de urgentie zodanig aan te passen dat de patiënt in ieder geval wordt gezien door een arts. Soms is het te moeilijk om een klacht via de telefoon te beoordelen en moet de patiënt (en de verzorgers) worden gezien; dat is de veiligste optie. Het kan zijn dat alleen zo huiselijk geweld of kindermishandeling in beeld komt.
VERVOLGACTIE
De NHG-TriageWijzer doet bij alle ingangsklachten per urgentiecategorie een suggestie voor het vervolg en maakt onderscheid tussen telefonische of fysieke triage. Vervolgacties kunnen
zijn: ambulance, SEH, huisarts, verloskundige, tandarts, crisisdienst GGZ en advies.
Deze suggesties zijn niet bindend. Soms zijn er regionaal afspraken gemaakt tussen huisartsenzorg, ambulancedienst en SEH. Bij twijfel, en zeker in het geval van een hoge
urgentie, kan overleg met de huisarts noodzakelijk zijn om de vervolgactie te bepalen. Als de suggestie ‘Advies’ is, voert de triagist zelf de vervolgactie uit door advies en voorlichting te geven.
ADVIES
In alle  -situaties geeft de triagist voorlichting en advies. Op z’n minst een ‘contactadvies’
bij welke veranderingen weer contact moet worden opgenomen.
-situaties geeft de triagist voorlichting en advies. Op z’n minst een ‘contactadvies’
bij welke veranderingen weer contact moet worden opgenomen.
Ook in geval van urgentie  ,
,  .
.
 of
of  geeft de triagist advies, maar dan in
afwachting van het contact tussen patiënt en huisarts of ambulance.
geeft de triagist advies, maar dan in
afwachting van het contact tussen patiënt en huisarts of ambulance.
AFRONDING VAN HET CONTACT
In het telefoongesprek toetst de triagist of de patiënt (of beller) zich kan vinden in de conclusie van de triage. Wanneer dit niet het geval is, vraagt ze naar de motivering van
diens standpunt. Het antwoord levert mogelijkerwijs nieuwe gegevens op die tot bijstelling van de triageuitkomst leiden.
Als er besloten is tot een contact met de huisarts, kan het nodig zijn voorlichting en advies te geven in afwachting van dat contact. Wanneer er geen contact nodig is met de
huisarts, geeft de triagist voorlichting en advies. Ook vragen van organisatorische aard of verzoeken om herhalingsrecepten vallen onder haar taak.
Een enkele keer wordt duidelijk dat de triagist niet kan ingaan op de hulpvraag. Het contact
eindigt soms in een conflict. Ook dat is een belangrijke vaststelling.
Veel triagisten vinden dit een lastige fase van het gesprek (Kunt u verder zo? Bent u zo tevreden? Was het hierom dat u belde? Bent u hiermee geholpen? Enzovoort). Toch blijkt
dat wanneer een triagist een gesprek op deze wijze eindigt, patiënt en triagist tevredener zijn.
TOT SLOT
Veiligheid voor de patiënt betekent dat arts en triagist niet al te terughoudend mogen zijn als het gaat om consulten en huisbezoeken. Daartegenover staat dat het streven
naar 100 procent veiligheid kan leiden tot te veel of onnodig handelen, met alle nadelen van dien. Gestreefd moet worden naar doelmatige zorg. Maar evengoed blijkt met vakkundige
triage dat, achteraf gezien, een deel van de consulten onnodig is. Maar dat is achteraf, en vooraf is niet te voorspellen wie het zal betreffen.

